Les problèmes économiques des sociétés peuvent être analysés à partir de leur capacité à organiser la chaîne de valeur de la connaissance, c’est-à-dire rechercher, développer, industrialiser et commercialiser la connaissance. Cette organisation est efficace quand elle permet d’accéder à une nouvelle routine qui supplante une façon établie de résoudre un problème. Pour cela, les industries intensives en connaissances investissent donc massivement en actifs immatériels (R&D, capital humain, capital organisationnel, etc.).
Cependant, dans l’industrie pharmaceutique, nous sommes face à un paradoxe : le vaccin contre la Covid-19 a pu être créé en un an au lieu des dix ans habituels, alors que la financiarisation de l’industrie pharmaceutique a entraîné un tassement des dépenses de R&D par rapport au chiffre d’affaires dans de nombreux pays.
La France décroche
La recherche de valeur pour l’actionnaire a en effet conduit les Big Pharma, les mastodontes du secteur, à affecter une grande partie des profits aux rachats d’actions et à la distribution de dividendes. En France, Sanofi a par exemple distribué 99 % de ses profits en rachat d’actions et distributions de dividendes ces dix dernières années, selon Alternatives économiques. Ces dépenses, qui auraient pu financer la recherche fondamentale, s’exercent donc au détriment de l’innovation.
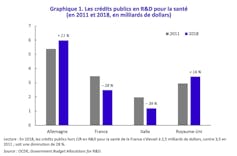
Plus largement, le décrochage de l’industrie pharmaceutique française n’est que le reflet d’un décrochage plus général. En 2019, le ratio global R&D/PIB se situait à 2,2 % contre environ 3 % en Allemagne. Sur ces 2,2 %, 18 % seulement sont affectés à la biologie-santé et les crédits publics pour la santé ont diminué de 28 % entre 2011 et 2018. Cela ne reste pas sans conséquences sur le nombre de publications, de citations et de brevets déposés.
Aux États-Unis, les entreprises les plus financiarisées sont celles dont les dépenses de R&D sont les moins productives par dollar dépensé. Merck et Pfizer acquièrent des « blockbusters » créés par d’autres entreprises, encaissent les revenus de la propriété intellectuelle et participent peu à l’effort de développement des médicaments. Ces entreprises deviennent des « plates-formes de transactions ».
Deux aspects retiennent l’attention. D’une part, la schizophrénie de l’attitude française valorise la production de nouvelles connaissances sans en vouloir les applications qui transforment les façons d’agir, déclasse les produits et les processus existants, et réalloue les compétences. Ainsi, dans l’industrie pharmaceutique, la France ne privilégie pas la production de médicaments innovants.
Division sociale du travail
D’autre part, les choix innovants sont forcément ambigus et risqués. En effet, comme nous l’avons observé dans nos recherches, il est difficile d’évaluer a priori l’acceptabilité sociale des politiques alternatives, de distinguer les bons projets de ceux qui le sont moins, de sélectionner les directions dans lesquelles l’effort des R&D sera amplifié et de maîtriser le rythme du progrès technologique.
C’est pourquoi les investissements publics dans la réalisation des essais cliniques ont constitué un mécanisme de consolidation dans la crise de la Covid. Les économistes Ruchir Agarwal et Patrick Gaule l’ont démontré dans leur récente analyse de 300 000 essais dans 209 pays, en distinguant la Covid de 75 autres maladies.
Le premier échantillon, qui regroupe 75 maladies, dessine une régularité empirique, « la loi de l’effort décroissant ». Lorsque le nombre de patients augmente de 1 %, l’effort de R&D ne croit que de 0,43 %. En revanche, le second échantillon, qui porte sur la Covid, représente une exception à cette loi. Le nombre d’essais cliniques, 7 à 20 fois supérieur que celui impliqué par la taille du marché, n’a pas généré de baisse de l’investissement (effets d’éviction).
Tout se passe donc comme si une division sociale du travail s’était mise en place. Les institutions publiques de recherche (universités, hôpitaux, centres spécialisés, etc.) ont assuré 70 % de tous les essais cliniques dans le monde. Aux États-Unis, le secteur public a ainsi favorisé la mise à l’échelle de l’innovation en permettant au secteur privé, qui a bénéficié d’un soutien gouvernemental, de mettre sur le marché des vaccins en un temps record.
Les arguments économiques ne sont donc pas suffisants pour rendre compte de l’implantation d’une nouvelle routine. L’argument organisationnel et relationnel devient prépondérant pour comprendre l’articulation des acteurs publics et privés au sein de partenariats. Les motivations non marchandes, comme la volonté de construire des effets de réputation en mettant à la disposition des produits sûrs et efficaces, jouent également un rôle clé.
Cet article est republié à partir de The Conversation sous licence Creative Commons. Lire l’article original.